Wenn die Blätter ebenso von…
Typ-1-Diabetes
Wenn es an Insulin mangelt
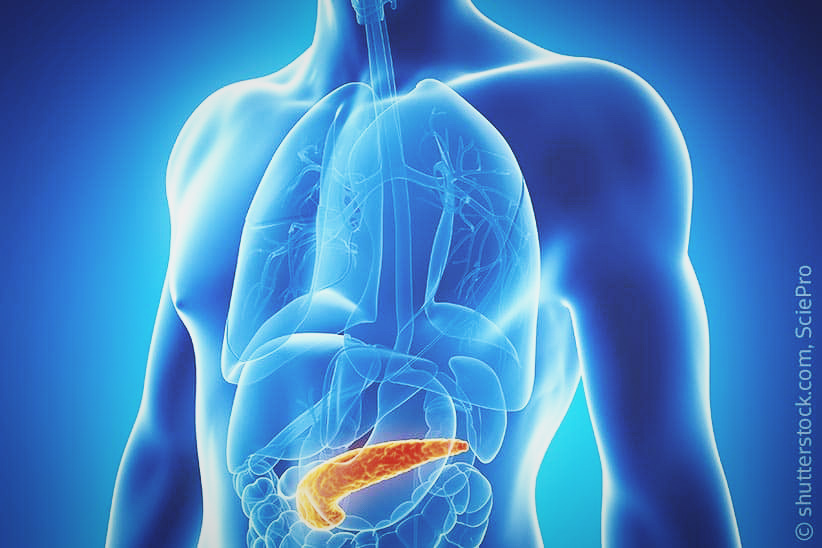
Menschen mit Typ-1-Diabetes fehlt es an einem lebenswichtigen Hormon: Insulin, das unser Stoffwechsel braucht, um reibungslos zu funktionieren. Hergestellt wird es in der Bauchspeicheldrüse. Dort sitzen Beta-Zellen, die Insulin produzieren und dem Körper in genau der Menge zur Verfügung stellen, die er für einen stabilen Blutzuckerspiegel benötigt.
Typ-1-Diabetes ist eine Erkrankung, bei der der Körper diese Beta-Zellen angreift und zerstört: Das Immunsystem "täuscht sich" und stuft seine eigenen Zellen als Bedrohung ein. Damit gehört Typ-1-Diabetes zu den sogenannten Autoimmunerkrankungen.
Ohne die Beta-Zellen kann die Bauchspeicheldrüse kein Insulin mehr herstellen. Der Stoffwechsel gerät aus dem Gleichgewicht, im Blut sammelt sich zu viel Zucker. Früher führte dieser chronisch erhöhte Blutzuckerspiegel innerhalb weniger Jahre zum Tod. Heute haben wir zum Glück die Möglichkeit, künstliches Insulin von außen zuzuführen, so dass auch mit Diabetes ein normaler Alltag und langes Leben möglich sind.
Schätzungen zufolge haben etwa 300.000 Menschen in Deutschland Typ-1-Diabetes. Oft beginnt die Erkrankung schon im Kindes- und Jugendalter. Eine Heilung ist leider (noch) nicht möglich, weil trotz intensiver Forschung die genauen Ursachen von Autoimmunerkrankungen nicht aufgeklärt sind.
Symptome und Diagnose
Sobald etwa 80 Prozent der insulinproduzierenden Zellen im Körper zerstört sind, reicht das Insulin nicht mehr aus, um den Zuckerstoffwechsel aufrechtzuerhalten. Spätestens dann zeigen sich Anzeichen von Diabetes:, meist ein häufiger Harndrang, starker Durst, Müdigkeit und Gewichtsverlust.
Wenn der Verdacht auf Typ-1-Diabetes besteht, wird Blut abgenommen und dessen Blutzuckerkonzentration im Labor untersucht. Zusätzlich zeigt eine Urinprobe an, ob der Stoffwechsel wegen des Insulinmangels bereits gefährlich entgleist ist. Bei Bedarf kann das Blut noch auf spezielle Antikörper untersucht werden, die auf Typ-1-Diabetes hinweisen.

Therapie bei Typ-1-Diabetes
Der Typ-1-Diabetes kann nur mit einer Insulin-Therapie behandelt werden, bei der dem Körper Insulin von außen zugeführt wird. Früher kamen dafür Spritzen zum Einsatz, heute gibt es komfortablere Methoden: Die meisten Diabetiker nutzen handliche PENs oder eine Insulinpumpe, deren Nadel dauerhaft unter der Haut liegt.
Die Insulingaben sind mehrmals täglich notwendig, deshalb übernehmen die Patienten sie selbst. In unseren Schulungen lernen sie den Umgang mit ihren Medikamenten und wie sie den eigenen Blutzuckerspiegel kontrollieren können. Die Therapie erfolgt grundsätzlich unter ärztlicher Aufsicht: Bei Kontrollen in der diabetologischen Praxis werden die Medikation und der Verlauf des Diabetes überprüft. So bleibt die Erkrankung sicher im Griff.